Особливості медичної реформи з січня 2018 року: відмінності між версіями
(Створена сторінка: == Нормативна база == * [http://zakon3.rada.gov.ua/laws/show/254%D0%BA/96-%D0%B2%D1%80 Конституція України] * [http://zakon5.ra...) |
Немає опису редагування |
||
| (Не показані 9 проміжних версій 4 користувачів) | |||
| Рядок 1: | Рядок 1: | ||
== Нормативна база == | == Нормативна база == | ||
# [http://zakon3.rada.gov.ua/laws/show/254%D0%BA/96-%D0%B2%D1%80 Конституція України] | |||
# [http://zakon5.rada.gov.ua/laws/show/2168-19 Закон України "Про державні фінансові гарантії надання медичних послуг та лікарських засобів"] | |||
# [http://zakon2.rada.gov.ua/laws/show/2801-12 Закон України "Основи законодавства України про охорону здоров'я"] | |||
# [http://zakon.rada.gov.ua/laws/show/2206-19 Закон України "Про підвищення доступності та якості медичного обслуговування у сільській місцевості"] | |||
# [http://zakon2.rada.gov.ua/laws/show/2002-19 Закон України "Про внесення змін до деяких законодавчих актів України щодо удосконалення законодавства з питань діяльності закладів охорони здоров’я"] | |||
# [http://zakon.rada.gov.ua/laws/show/1101-2017-%D0%BF Постанова Кабінету Міністрів України від 27.12.2017 № 1101 "Про утворення Національної служби охорони здоров’я"] | |||
# [http://zakon.rada.gov.ua/laws/show/1075-2017-%D0%BF Постанова Кабінету Міністрів України від 27.12.2017 № 1075 "Про затвердження Методики розрахунку вартості послуги з медичного обслуговування"] | |||
# [http://zakon.rada.gov.ua/laws/show/1138-96-%D0%BF Постанова Кабінету Міністрів України від 17.09.1996 № 1138 "Про затвердження переліку платних послуг, які надаються в державних і комунальних закладах охорони здоров’я та вищих медичних навчальних закладах"] | |||
# [http://zakon.rada.gov.ua/laws/show/411-2018-%D0%BF Постанова Кабінету Міністрів України від 25.04.2018 № 411 "Деякі питання електронної системи охорони здоров’я"] | |||
# [http://zakon.rada.gov.ua/laws/show/1013-2016-%D1%80 Розпорядження Кабінету Міністрів України від 30.11.2016 № 1013-р "Про схвалення Концепції реформи фінансування системи охорони здоров’я"] | |||
== Програма медичних гарантій громадянам України після впровадження реформи == | |||
Відповідно до [http://zakon5.rada.gov.ua/laws/show/2168-19 ст. 4 Закону України "Про державні фінансові гарантії медичного обслуговування населення"] у межах програми медичних гарантій держава гарантує громадянам, іноземцям, особам без громадянства, які постійно проживають на території України, та особам, яких визнано біженцями або особами, які потребують додаткового захисту, '''повну оплату за рахунок коштів Державного бюджету України''' необхідних їм медичних послуг та лікарських засобів, пов’язаних з наданням: | |||
[[Файл:Послуги за рахунок коштів Державного бюджету України.jpg|міні|Послуги за рахунок коштів Державного бюджету України]] | |||
Відповідно до | |||
# екстреної медичної допомоги; | # екстреної медичної допомоги; | ||
# первинної медичної допомоги; | # первинної медичної допомоги; | ||
| Рядок 25: | Рядок 18: | ||
# третинної (високоспеціалізованої) медичної допомоги; | # третинної (високоспеціалізованої) медичної допомоги; | ||
# паліативної медичної допомоги; | # паліативної медичної допомоги; | ||
# | # реабілітації у сфері охорони здоров’я (з 30.06.2021 року); | ||
# медичної допомоги дітям до 16 років; | # медичної допомоги дітям до 16 років; | ||
# медичної допомоги у зв’язку з вагітністю та пологами. | # медичної допомоги у зв’язку з вагітністю та пологами. | ||
[[Файл:Перелік послуг які надаються безоплатно.jpg|міні|Медичні послуги які надаються безоплатно]] | |||
Відповідно до [https://zakon.rada.gov.ua/laws/show/2168-19#Text частини 3 статті 4 Закону України "Про державні фінансові гарантії медичного обслуговування населення"] медичні послуги та лікарські засоби, що не включені до програми медичних гарантій, не підлягають оплаті за рахунок коштів Державного бюджету України, передбачених на реалізацію програми медичних гарантій, але можуть покриватися за рахунок коштів Державного бюджету України, передбачених на реалізацію відповідних державних програм та заходів, місцевих бюджетів, медичного страхування, юридичних і фізичних осіб та з інших джерел, не заборонених законодавством. | |||
'''До переліку медичних послуг з надання первинної медичної допомоги входить (відповідно до [https://zakon.rada.gov.ua/laws/show/z0348-18#Text наказу Міністерства охорони здоров'я України "Про затвердження Порядку надання первинної медичної допомоги" від 19.03.2018 року № 504]):''' | |||
# динамічне спостереження за станом здоров’я пацієнтів із використанням фізикальних, лабораторних та інструментальних досліджень відповідно до галузевих стандартів у сфері охорони здоров’я; | |||
# проведення діагностики та лікування найбільш поширених інфекційних та неінфекційних хвороб, травм, отруєнь, патологічних, фізіологічних (під час вагітності) станів; | |||
# динамічне спостереження за пацієнтами із діагностованими хронічними захворюваннями (супровід пацієнтів із хронічними захворюваннями та станами), що включає комплекс діагностичних та лікувальних втручань, які передбачені галузевими стандартами; | |||
# надання в межах ПМД невідкладної медичної допомоги у разі розладу фізичного чи психічного здоров’я пацієнтам, якщо такий розлад стався під час прийому пацієнта лікарем з надання ПМД та якщо пацієнт не потребує екстреної, вторинної (спеціалізованої) або третинної (високоспеціалізованої) медичної допомоги; | |||
# направлення відповідно до медичних показань пацієнтів, які не потребують екстреної медичної допомоги, для надання їм вторинної (спеціалізованої) або третинної (високоспеціалізованої) медичної допомоги; | |||
# взаємодія з надавачами вторинної (спеціалізованої) та третинної (високоспеціалізованої) медичної допомоги з метою своєчасного діагностування та забезпечення лікування хвороб, травм, отруєнь, патологічних, фізіологічних (під час вагітності) станів з урахуванням особливостей стану здоров’я пацієнта; | |||
# проведення обов’язкових медичних втручань щодо пацієнтів з наявними факторами ризику розвитку окремих захворювань; | |||
# проведення профілактичних втручань, що включає: | |||
## вакцинацію відповідно до вимог календаря профілактичних щеплень; | |||
## підготовлення та надсилання повідомлень про інфекційне захворювання, харчове, гостре професійне отруєння, незвичайну реакцію на щеплення; | |||
## проведення епідеміологічних обстежень поодиноких випадків інфекційних хвороб; | |||
# надання консультативної допомоги, спрямованої на усунення або зменшення звичок і поведінки, що становлять ризик для здоров’я (тютюнокуріння, вживання алкоголю, інших психоактивних речовин, нездорове харчування, недостатня фізична активність тощо) та формування навичок здорового способу життя; | |||
# динамічне спостереження за неускладненою вагітністю та (у разі потреби) направлення до лікаря акушера-гінеколога закладу вторинної медичної допомоги; | |||
# здійснення медичного спостереження за здоровою дитиною; | |||
# надання окремих послуг паліативної допомоги пацієнтам усіх вікових категорій, що включає: | |||
## регулярну оцінку стану важкохворого пацієнта та його потреб; | |||
## оцінку ступеня болю та лікування больового синдрому; | |||
## призначення наркотичних засобів та психотропних речовин відповідно до законодавства, включаючи оформлення рецептів для лікування больового синдрому; | |||
## призначення лікування для подолання супутніх симптомів (закрепи, нудота, задуха тощо); | |||
## консультування та навчання осіб, які здійснюють догляд за пацієнтом; | |||
## координацію із забезпечення медичних, психологічних тощо потреб пацієнта; | |||
# направлення пацієнтів відповідно до медичних показань для надання їм паліативної допомоги в обсязі, що виходить за межі ПМД; | |||
# призначення лікарських засобів та медичних виробів, технічних засобів медичної реабілітації з оформленням відповідних документів згідно з вимогами законодавства; | |||
# ведення первинної облікової документації, оформлення довідок, листків непрацездатності та направлень для проходження медико-соціальної експертизи, а також лікарських свідоцтв про смерть; | |||
# взаємодія з соціальними службами для пацієнтів, соціальні умови життя яких впливають на здоров’я; | |||
# взаємодія із суб’єктами системи громадського здоров’я. | |||
'''До переліку лабораторних та інструментальних діагностичних досліджень, що здійснюються у межах медичних послуг з надання первинної медичної допомоги належать:''' | |||
# Загальний аналіз крові з лейкоцитарною формулою. | |||
# Загальний аналіз сечі. | |||
# Глюкоза крові. | |||
# Загальний холестерин. | |||
# Вимірювання артеріального тиску. | |||
# Електрокардіограма. | |||
# Вимірювання ваги, зросту, окружності талії. | |||
# Швидкі тести на вагітність, тропоніни, ВІЛ, вірусні гепатити, SARS-CoV-2. | |||
Програма медичних гарантій затверджується Верховною Радою України у складі закону про Державний бюджет України на відповідний рік. | |||
Таким чином, парламент щороку схвалюватиме перелік медичних послуг і лікарських засобів, які гарантовані державою та оплачуються за рахунок бюджетних коштів. | |||
'''Перелік платних послуг, які надаються в державних і комунальних закладах охорони здоров’я та вищих медичних навчальних закладах визначений постановою Кабінету Міністрів України [https://zakon.rada.gov.ua/laws/show/1138-96-%D0%BF#Text "Про затвердження переліку платних послуг, які надаються в державних і комунальних закладах охорони здоров’я та вищих медичних навчальних закладах" від 17.09.1996 року № 1138]. До таких послуг, зокрема, належать:''' | |||
# косметологічна допомога, крім тієї, що подається за медичними показаннями; | |||
# анонімне обстеження та лікування хворих, заражених хворобами, що передаються статевим шляхом, а також хворих на алкоголізм і наркоманію (крім обстежень на ВІЛ та СНІД); | |||
# лікування безпліддя, включаючи хірургічні методи, штучне запліднення та імплантацію ембріона; | |||
# оздоровчий масаж, гімнастика, бальнеологічні процедури з метою профілактики захворювань та зміцнення здоров'я дорослого населення; | |||
# медичні огляди; | |||
# протезування в тому числі зубне, слухове та очне; | |||
# лабораторні, діагностичні та консультативні послуги за зверненням громадян, що надаються без направлення лікаря, зокрема із застосуванням телемедицини; | |||
# надання санаторно-курортних послуг (реалізація путівок) та інші. | |||
== Національна служба здоров’я України: основні функції та повноваження == | |||
Згідно [http://zakon.rada.gov.ua/laws/show/1013-2016-%D1%80 Концепції реформи фінансування системи охорони здоров’я, затвердженої розпорядженням Кабміну №1013-р 30 листопада 2016 року], реалізацію державної політики у сфері державних фінансових гарантій медичного обслуговування населення повинен здійснювати новий центральний орган виконавчої влади, '''Національна служба здоров’я України (НСЗУ)''', який буде єдиним національним замовником медичних послуг лікарських засобів та укладатиме договори про медичне обслуговування із надавачами медичних послуг (закладами охорони здоров’я усіх форм власності та фізичними особами - підприємцями, які одержали ліцензію на провадження господарської діяльності з медичної практики). | |||
[[Файл:Вимоги до закладів від НСЗУ.jpg|міні|Вимоги до закладів від НСЗУ]] | |||
НСЗУ є національним страховиком, який замовлятиме медичні послуги та лікарські засоби за програмою медичних гарантій та оплачуватиме їх за встановленими тарифами. | НСЗУ є національним страховиком, який замовлятиме медичні послуги та лікарські засоби за програмою медичних гарантій та оплачуватиме їх за встановленими тарифами. | ||
'''Основними завданнями НСЗУ є:''' | |||
# реалізація державної політики у сфері державних фінансових гарантій медичного обслуговування населення за програмою державних гарантій медичного обслуговування населення (програма медичних гарантій); | # реалізація державної політики у сфері державних фінансових гарантій медичного обслуговування населення за програмою державних гарантій медичного обслуговування населення (програма медичних гарантій); | ||
# виконання функцій замовника медичних послуг та лікарських засобів за програмою медичних гарантій; | # виконання функцій замовника медичних послуг та лікарських засобів за програмою медичних гарантій; | ||
# внесення на розгляд Міністра охорони здоров’я пропозицій щодо забезпечення формування державної політики у сфері державних фінансових гарантій медичного обслуговування населення. | # внесення на розгляд Міністра охорони здоров’я пропозицій щодо забезпечення формування державної політики у сфері державних фінансових гарантій медичного обслуговування населення. | ||
'''НСЗУ для виконання покладених на неї завдань має право:''' | |||
# залучати в установленому порядку до виконання окремих робіт, участі у вивченні окремих питань вчених і фахівців, працівників центральних і місцевих органів виконавчої влади, органів місцевого самоврядування, професійних спілок медичних та фармацевтичних працівників, підприємств, установ та організацій (за погодженням з їх керівниками); | |||
# одержувати безоплатно від центральних і місцевих органів виконавчої влади, органів місцевого самоврядування, підприємств, установ, організацій незалежно від форми власності та їх посадових осіб необхідні для виконання покладених на неї завдань інформацію, документи і матеріали, зокрема від органів статистики - статистичні дані; | |||
# скликати наради, утворювати комісії та робочі групи, проводити наукові конференції, семінари з питань, що належать до її компетенції; | |||
# користуватися відповідними інформаційними базами даних державних органів, державною системою урядового зв’язку та іншими технічними засобами в установленому законодавством порядку. | |||
== Автономізація медзакладів == | |||
Впровадження медичної реформи в Україні передбачає зміну юридичного статусу закладів охорони здоров’я. Так, протягом першого півріччя 2018 року заклади первинної медичної допомоги мають пройти реорганізацію з бюджетних установ на комунальні некомерційні підприємства. | Впровадження медичної реформи в Україні передбачає зміну юридичного статусу закладів охорони здоров’я. Так, протягом першого півріччя 2018 року заклади первинної медичної допомоги мають пройти реорганізацію з бюджетних установ на комунальні некомерційні підприємства. | ||
Реорганізація є необхідною умовою, оскільки тільки медичні заклади у статусі комунальних некомерційних підприємств зможуть укласти договори з НСЗУ та отримувати пряме фінансування за надані медичні послуги з Державного бюджету. | Реорганізація є необхідною умовою, оскільки тільки медичні заклади у статусі комунальних некомерційних підприємств зможуть укласти договори з НСЗУ та отримувати пряме фінансування за надані медичні послуги з Державного бюджету. | ||
Відповідно до [http://zakon.rada.gov.ua/laws/show/2002-19 Закону України «Про внесення змін до деяких законодавчих актів України щодо удосконалення законодавства з питань діяльності закладів охорони здоров’я» № 2002-VІІІ від 06.04.2017 року] договори про медичне обслуговування укладаються у межах бюджетних коштів, передбачених на охорону здоров’я на відповідний бюджетний період, на підставі вартості та обсягу послуг з медичного обслуговування, замовником яких є держава або органи місцевого самоврядування. | |||
Вартість послуги з медичного обслуговування розраховується з урахуванням структури витрат, необхідних для надання такої послуги відповідно до галузевих стандартів у сфері охорони здоров’я. [http://zakon.rada.gov.ua/laws/show/1075-2017-%D0%BF Методика розрахунку вартості послуги з медичного обслуговування], [http://zakon.rada.gov.ua/laws/show/1138-96-%D0%BF перелік платних послуг з медичного обслуговування] затверджуються Кабінетом Міністрів України. | |||
Державні та комунальні заклади охорони здоров’я - бюджетні установи можуть реорганізовуватися в казенні підприємства або комунальні некомерційні підприємства. Зміна основного виду діяльності державного та комунального закладу охорони здоров’я з медичного обслуговування населення (медична практика) у зв’язку із зміною його організаційно-правової форми забороняється. | |||
Не підлягають реорганізації в казенні підприємства та/або комунальні некомерційні підприємства заклади охорони здоров’я Міністерства оборони України, Міністерства внутрішніх справ України, Служби безпеки України, Державної прикордонної служби України, Державної пенітенціарної служби України, а також інші заклади охорони здоров’я відповідно до переліку, затвердженого Кабінетом Міністрів України. | |||
== Впровадження електронної системи охорони здоров’я == | |||
Згідно з [http://zakon.rada.gov.ua/laws/show/2168-19 Законом України "Про державні фінансові гарантії медичного обслуговування населення"] заклад первинної медичної допомоги має обрати медичну інформаційну систему та підключитися до електронної системи охорони здоров’я.<br> | |||
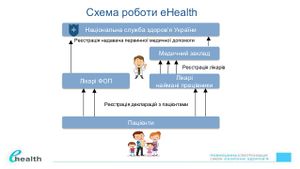
[[Файл:Схема роботи eHealth.jpg|міні|Схема роботи eHealth]] | |||
У перспективі уся медична документація буде електронною, а записатися на візит до лікаря можна буде онлайн. Також завдяки електронної системи охорони здоров’я пацієнти зможуть відслідковувати наявність у конкретних лікарнях безкоштовних ліків. | У перспективі уся медична документація буде електронною, а записатися на візит до лікаря можна буде онлайн. Також завдяки електронної системи охорони здоров’я пацієнти зможуть відслідковувати наявність у конкретних лікарнях безкоштовних ліків. | ||
Підписуючи декларацію про вибір лікаря, який надає первинну медичну допомогу, пацієнт (його законний представник) надає згоду на доступ до даних про нього, що містяться в електронній системі охорони здоров’я, такому лікарю, а також іншим лікарям за його направленням у межах, необхідних для надання медичних послуг такими лікарями. | |||
Впровадження електронної системи дасть можливість пацієнтам швидко отримати свою медичну інформацію, а лікарям – правильно ставити діагноз з урахуванням цілісної картини здоров’я пацієнта. Система замінить паперові медичні карти і довідки, лікарі будуть виписувати електронні рецепти, які неможливо підробити. | Впровадження електронної системи дасть можливість пацієнтам швидко отримати свою медичну інформацію, а лікарям – правильно ставити діагноз з урахуванням цілісної картини здоров’я пацієнта. Система замінить паперові медичні карти і довідки, лікарі будуть виписувати електронні рецепти, які неможливо підробити. | ||
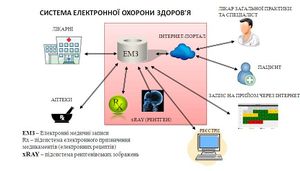
В Україні система складатиметься з центрального компонента, що відповідатиме за централізоване зберігання та обробку інформації, та медичних інформаційних систем (МІС). | В Україні система складатиметься з центрального компонента, що відповідатиме за централізоване зберігання та обробку інформації, та медичних інформаційних систем (МІС). | ||
Медичні заклади зможуть обирати будь-яку медичну інформаційну систему з-поміж тих, які пройшли перевірку і підключилися до центрального компонента електронної системи. При цьому комерційні МІС гарантовано надають базовий пакет електронних сервісів. | [[Файл:Система електронної охорони здоров'я.jpg|міні|Система електронної охорони здоров'я]] | ||
Порядок функціонування електронної системи охорони здоров’я | Медичні заклади зможуть обирати будь-яку медичну інформаційну систему з-поміж тих, які пройшли перевірку і підключилися до центрального компонента електронної системи. При цьому комерційні МІС гарантовано надають базовий пакет електронних сервісів.<br> | ||
[http://zakon.rada.gov.ua/laws/show/411-2018-%D0%BF Порядок функціонування електронної системи охорони здоров’я] затверджений Кабінетом Міністрів України. | |||
== Спрощення порядку отримання ліцензії на провадження господарської діяльності з медичної практики== | |||
Умови для отримання ліцензії на провадження господарської діяльності з медичної практики встановлені [https://zakon.rada.gov.ua/laws/show/285-2016-%D0%BF#Text постановою Кабінету Міністрів України "Про затвердження Ліцензійних умов провадження господарської діяльності з медичної практики" від 02.03.2016 року № 285]. | |||
Строк прийняття рішення про видачу ліцензії або про відмову в її видачі становить десять робочих днів з дня одержання органом ліцензування заяви про отримання ліцензії. | |||
Щоб отримати ліцензію, потрібно подати [http://moz.gov.ua/licenzuvannja ліцензійну справу до МОЗ.] Більш детально про порядок ліцензування господарської діяльності з медичної практики [[Ліцензування провадження господарської діяльності з медичної практики|див. за посиланням]]. | |||
== Сільська медицина == | |||
У 2018 р. уряд запланував здійснити конкретні заходи щодо підвищення рівня медицини на сільських територіях. Для цього Верховна Рада України прийняла [http://zakon.rada.gov.ua/laws/show/2206-19 Закон "Про підвищення доступності та якості медичного обслуговування у сільській місцевості",] спрямований на забезпечення підвищення доступності, ефективності та якості медичного обслуговування у сільській місцевості, до якої цим Законом віднесені території, що знаходяться за межами міст Києва, Севастополя, міст обласного значення. | |||
Підвищення доступності та якості медичного обслуговування у сільській місцевості забезпечується шляхом здійснення заходів з розроблення, затвердження, фінансування, виконання державних цільових програм, спрямованих на охорону, поліпшення, збереження та відновлення здоров’я населення, надання субвенцій з Державного бюджету України місцевим бюджетам для розвитку охорони здоров’я у сільській місцевості, а також належного контролю за цільовим та ефективним використанням коштів, спрямованих на виконання зазначених заходів. | |||
Основними напрямами розвитку охорони здоров’я у сільській місцевості є: | |||
1) наближення якісного медичного обслуговування до населення шляхом сприяння розвитку лікувальних закладів усіх форм власності у сільській місцевості, удосконалення мережі закладів охорони здоров’я, зокрема центрів первинної медичної (медико-санітарної) допомоги, та матеріально-технічної бази таких закладів, створення умов для діяльності лікарів загальної практики - сімейних лікарів та лікарів інших спеціальностей, які надають первинну медичну допомогу та зареєстровані як фізичні особи - підприємці і одержали в установленому законом порядку ліцензію на провадження господарської діяльності з медичної практики, а також уклали договір про медичне обслуговування населення з відповідним розпорядником бюджетних коштів, проведення у сільській місцевості періодичних виїзних прийомів лікарів-спеціалістів; | |||
2) впровадження сучасних технологій з медичного обслуговування у сільській місцевості, зокрема з використанням телемедицини, особливо якщо відстань та час є критичними чинниками для надання медичної допомоги, здійснення належного ресурсного забезпечення впровадження медичного обслуговування з використанням телемедицини (телемедичне консультування, телемедичний консиліум, телеметрія та домашнє телеконсультування); | |||
3) розроблення та реалізація програм з медичного обслуговування у сільській місцевості щодо діагностики, лікування, реабілітації та профілактики захворювань населення, насамперед дітей, вагітних жінок та літніх людей; | |||
4) надання медичних послуг, лікарських засобів та виробів медичного призначення, передбачених програмою державних гарантій медичного обслуговування населення, за рахунок коштів державного бюджету в порядку, визначеному законом; | |||
5) та інші напрями, визначені [https://zakon.rada.gov.ua/laws/show/2206-19#Text Законом України "Про підвищення доступності та якості медичного обслуговування у сільській місцевості"]. | |||
== [[Порядок вибору лікаря, який надає первинну медичну допомогу]] == | |||
[[Категорія:Право на медичну допомогу]] | [[Категорія:Право на медичну допомогу]] | ||
[[Категорія:Пільги та гарантії на медичну допомогу]] | [[Категорія:Пільги та гарантії на медичну допомогу]] | ||
[[Категорія: | [[Категорія:Особи з інвалідністю]] | ||
[[Категорія:Органи місцевого самоврядування]] | [[Категорія:Органи місцевого самоврядування]] | ||
[[Категорія:Центральні органи виконавчої влади]] | [[Категорія:Центральні органи виконавчої влади]] | ||
| Рядок 106: | Рядок 153: | ||
[[Категорія:Адміністративне право]] | [[Категорія:Адміністративне право]] | ||
[[Категорія:Законодавство у сфері соціального захисту]] | [[Категорія:Законодавство у сфері соціального захисту]] | ||
Версія за 09:40, 21 квітня 2021
Нормативна база
- Конституція України
- Закон України "Про державні фінансові гарантії надання медичних послуг та лікарських засобів"
- Закон України "Основи законодавства України про охорону здоров'я"
- Закон України "Про підвищення доступності та якості медичного обслуговування у сільській місцевості"
- Закон України "Про внесення змін до деяких законодавчих актів України щодо удосконалення законодавства з питань діяльності закладів охорони здоров’я"
- Постанова Кабінету Міністрів України від 27.12.2017 № 1101 "Про утворення Національної служби охорони здоров’я"
- Постанова Кабінету Міністрів України від 27.12.2017 № 1075 "Про затвердження Методики розрахунку вартості послуги з медичного обслуговування"
- Постанова Кабінету Міністрів України від 17.09.1996 № 1138 "Про затвердження переліку платних послуг, які надаються в державних і комунальних закладах охорони здоров’я та вищих медичних навчальних закладах"
- Постанова Кабінету Міністрів України від 25.04.2018 № 411 "Деякі питання електронної системи охорони здоров’я"
- Розпорядження Кабінету Міністрів України від 30.11.2016 № 1013-р "Про схвалення Концепції реформи фінансування системи охорони здоров’я"
Програма медичних гарантій громадянам України після впровадження реформи
Відповідно до ст. 4 Закону України "Про державні фінансові гарантії медичного обслуговування населення" у межах програми медичних гарантій держава гарантує громадянам, іноземцям, особам без громадянства, які постійно проживають на території України, та особам, яких визнано біженцями або особами, які потребують додаткового захисту, повну оплату за рахунок коштів Державного бюджету України необхідних їм медичних послуг та лікарських засобів, пов’язаних з наданням:
- екстреної медичної допомоги;
- первинної медичної допомоги;
- вторинної (спеціалізованої) медичної допомоги;
- третинної (високоспеціалізованої) медичної допомоги;
- паліативної медичної допомоги;
- реабілітації у сфері охорони здоров’я (з 30.06.2021 року);
- медичної допомоги дітям до 16 років;
- медичної допомоги у зв’язку з вагітністю та пологами.
Відповідно до частини 3 статті 4 Закону України "Про державні фінансові гарантії медичного обслуговування населення" медичні послуги та лікарські засоби, що не включені до програми медичних гарантій, не підлягають оплаті за рахунок коштів Державного бюджету України, передбачених на реалізацію програми медичних гарантій, але можуть покриватися за рахунок коштів Державного бюджету України, передбачених на реалізацію відповідних державних програм та заходів, місцевих бюджетів, медичного страхування, юридичних і фізичних осіб та з інших джерел, не заборонених законодавством.
До переліку медичних послуг з надання первинної медичної допомоги входить (відповідно до наказу Міністерства охорони здоров'я України "Про затвердження Порядку надання первинної медичної допомоги" від 19.03.2018 року № 504):
- динамічне спостереження за станом здоров’я пацієнтів із використанням фізикальних, лабораторних та інструментальних досліджень відповідно до галузевих стандартів у сфері охорони здоров’я;
- проведення діагностики та лікування найбільш поширених інфекційних та неінфекційних хвороб, травм, отруєнь, патологічних, фізіологічних (під час вагітності) станів;
- динамічне спостереження за пацієнтами із діагностованими хронічними захворюваннями (супровід пацієнтів із хронічними захворюваннями та станами), що включає комплекс діагностичних та лікувальних втручань, які передбачені галузевими стандартами;
- надання в межах ПМД невідкладної медичної допомоги у разі розладу фізичного чи психічного здоров’я пацієнтам, якщо такий розлад стався під час прийому пацієнта лікарем з надання ПМД та якщо пацієнт не потребує екстреної, вторинної (спеціалізованої) або третинної (високоспеціалізованої) медичної допомоги;
- направлення відповідно до медичних показань пацієнтів, які не потребують екстреної медичної допомоги, для надання їм вторинної (спеціалізованої) або третинної (високоспеціалізованої) медичної допомоги;
- взаємодія з надавачами вторинної (спеціалізованої) та третинної (високоспеціалізованої) медичної допомоги з метою своєчасного діагностування та забезпечення лікування хвороб, травм, отруєнь, патологічних, фізіологічних (під час вагітності) станів з урахуванням особливостей стану здоров’я пацієнта;
- проведення обов’язкових медичних втручань щодо пацієнтів з наявними факторами ризику розвитку окремих захворювань;
- проведення профілактичних втручань, що включає:
- вакцинацію відповідно до вимог календаря профілактичних щеплень;
- підготовлення та надсилання повідомлень про інфекційне захворювання, харчове, гостре професійне отруєння, незвичайну реакцію на щеплення;
- проведення епідеміологічних обстежень поодиноких випадків інфекційних хвороб;
- надання консультативної допомоги, спрямованої на усунення або зменшення звичок і поведінки, що становлять ризик для здоров’я (тютюнокуріння, вживання алкоголю, інших психоактивних речовин, нездорове харчування, недостатня фізична активність тощо) та формування навичок здорового способу життя;
- динамічне спостереження за неускладненою вагітністю та (у разі потреби) направлення до лікаря акушера-гінеколога закладу вторинної медичної допомоги;
- здійснення медичного спостереження за здоровою дитиною;
- надання окремих послуг паліативної допомоги пацієнтам усіх вікових категорій, що включає:
- регулярну оцінку стану важкохворого пацієнта та його потреб;
- оцінку ступеня болю та лікування больового синдрому;
- призначення наркотичних засобів та психотропних речовин відповідно до законодавства, включаючи оформлення рецептів для лікування больового синдрому;
- призначення лікування для подолання супутніх симптомів (закрепи, нудота, задуха тощо);
- консультування та навчання осіб, які здійснюють догляд за пацієнтом;
- координацію із забезпечення медичних, психологічних тощо потреб пацієнта;
- направлення пацієнтів відповідно до медичних показань для надання їм паліативної допомоги в обсязі, що виходить за межі ПМД;
- призначення лікарських засобів та медичних виробів, технічних засобів медичної реабілітації з оформленням відповідних документів згідно з вимогами законодавства;
- ведення первинної облікової документації, оформлення довідок, листків непрацездатності та направлень для проходження медико-соціальної експертизи, а також лікарських свідоцтв про смерть;
- взаємодія з соціальними службами для пацієнтів, соціальні умови життя яких впливають на здоров’я;
- взаємодія із суб’єктами системи громадського здоров’я.
До переліку лабораторних та інструментальних діагностичних досліджень, що здійснюються у межах медичних послуг з надання первинної медичної допомоги належать:
- Загальний аналіз крові з лейкоцитарною формулою.
- Загальний аналіз сечі.
- Глюкоза крові.
- Загальний холестерин.
- Вимірювання артеріального тиску.
- Електрокардіограма.
- Вимірювання ваги, зросту, окружності талії.
- Швидкі тести на вагітність, тропоніни, ВІЛ, вірусні гепатити, SARS-CoV-2.
Програма медичних гарантій затверджується Верховною Радою України у складі закону про Державний бюджет України на відповідний рік.
Таким чином, парламент щороку схвалюватиме перелік медичних послуг і лікарських засобів, які гарантовані державою та оплачуються за рахунок бюджетних коштів.
Перелік платних послуг, які надаються в державних і комунальних закладах охорони здоров’я та вищих медичних навчальних закладах визначений постановою Кабінету Міністрів України "Про затвердження переліку платних послуг, які надаються в державних і комунальних закладах охорони здоров’я та вищих медичних навчальних закладах" від 17.09.1996 року № 1138. До таких послуг, зокрема, належать:
- косметологічна допомога, крім тієї, що подається за медичними показаннями;
- анонімне обстеження та лікування хворих, заражених хворобами, що передаються статевим шляхом, а також хворих на алкоголізм і наркоманію (крім обстежень на ВІЛ та СНІД);
- лікування безпліддя, включаючи хірургічні методи, штучне запліднення та імплантацію ембріона;
- оздоровчий масаж, гімнастика, бальнеологічні процедури з метою профілактики захворювань та зміцнення здоров'я дорослого населення;
- медичні огляди;
- протезування в тому числі зубне, слухове та очне;
- лабораторні, діагностичні та консультативні послуги за зверненням громадян, що надаються без направлення лікаря, зокрема із застосуванням телемедицини;
- надання санаторно-курортних послуг (реалізація путівок) та інші.
Національна служба здоров’я України: основні функції та повноваження
Згідно Концепції реформи фінансування системи охорони здоров’я, затвердженої розпорядженням Кабміну №1013-р 30 листопада 2016 року, реалізацію державної політики у сфері державних фінансових гарантій медичного обслуговування населення повинен здійснювати новий центральний орган виконавчої влади, Національна служба здоров’я України (НСЗУ), який буде єдиним національним замовником медичних послуг лікарських засобів та укладатиме договори про медичне обслуговування із надавачами медичних послуг (закладами охорони здоров’я усіх форм власності та фізичними особами - підприємцями, які одержали ліцензію на провадження господарської діяльності з медичної практики).
НСЗУ є національним страховиком, який замовлятиме медичні послуги та лікарські засоби за програмою медичних гарантій та оплачуватиме їх за встановленими тарифами.
Основними завданнями НСЗУ є:
- реалізація державної політики у сфері державних фінансових гарантій медичного обслуговування населення за програмою державних гарантій медичного обслуговування населення (програма медичних гарантій);
- виконання функцій замовника медичних послуг та лікарських засобів за програмою медичних гарантій;
- внесення на розгляд Міністра охорони здоров’я пропозицій щодо забезпечення формування державної політики у сфері державних фінансових гарантій медичного обслуговування населення.
НСЗУ для виконання покладених на неї завдань має право:
- залучати в установленому порядку до виконання окремих робіт, участі у вивченні окремих питань вчених і фахівців, працівників центральних і місцевих органів виконавчої влади, органів місцевого самоврядування, професійних спілок медичних та фармацевтичних працівників, підприємств, установ та організацій (за погодженням з їх керівниками);
- одержувати безоплатно від центральних і місцевих органів виконавчої влади, органів місцевого самоврядування, підприємств, установ, організацій незалежно від форми власності та їх посадових осіб необхідні для виконання покладених на неї завдань інформацію, документи і матеріали, зокрема від органів статистики - статистичні дані;
- скликати наради, утворювати комісії та робочі групи, проводити наукові конференції, семінари з питань, що належать до її компетенції;
- користуватися відповідними інформаційними базами даних державних органів, державною системою урядового зв’язку та іншими технічними засобами в установленому законодавством порядку.
Автономізація медзакладів
Впровадження медичної реформи в Україні передбачає зміну юридичного статусу закладів охорони здоров’я. Так, протягом першого півріччя 2018 року заклади первинної медичної допомоги мають пройти реорганізацію з бюджетних установ на комунальні некомерційні підприємства.
Реорганізація є необхідною умовою, оскільки тільки медичні заклади у статусі комунальних некомерційних підприємств зможуть укласти договори з НСЗУ та отримувати пряме фінансування за надані медичні послуги з Державного бюджету.
Відповідно до Закону України «Про внесення змін до деяких законодавчих актів України щодо удосконалення законодавства з питань діяльності закладів охорони здоров’я» № 2002-VІІІ від 06.04.2017 року договори про медичне обслуговування укладаються у межах бюджетних коштів, передбачених на охорону здоров’я на відповідний бюджетний період, на підставі вартості та обсягу послуг з медичного обслуговування, замовником яких є держава або органи місцевого самоврядування.
Вартість послуги з медичного обслуговування розраховується з урахуванням структури витрат, необхідних для надання такої послуги відповідно до галузевих стандартів у сфері охорони здоров’я. Методика розрахунку вартості послуги з медичного обслуговування, перелік платних послуг з медичного обслуговування затверджуються Кабінетом Міністрів України.
Державні та комунальні заклади охорони здоров’я - бюджетні установи можуть реорганізовуватися в казенні підприємства або комунальні некомерційні підприємства. Зміна основного виду діяльності державного та комунального закладу охорони здоров’я з медичного обслуговування населення (медична практика) у зв’язку із зміною його організаційно-правової форми забороняється.
Не підлягають реорганізації в казенні підприємства та/або комунальні некомерційні підприємства заклади охорони здоров’я Міністерства оборони України, Міністерства внутрішніх справ України, Служби безпеки України, Державної прикордонної служби України, Державної пенітенціарної служби України, а також інші заклади охорони здоров’я відповідно до переліку, затвердженого Кабінетом Міністрів України.
Впровадження електронної системи охорони здоров’я
Згідно з Законом України "Про державні фінансові гарантії медичного обслуговування населення" заклад первинної медичної допомоги має обрати медичну інформаційну систему та підключитися до електронної системи охорони здоров’я.
У перспективі уся медична документація буде електронною, а записатися на візит до лікаря можна буде онлайн. Також завдяки електронної системи охорони здоров’я пацієнти зможуть відслідковувати наявність у конкретних лікарнях безкоштовних ліків.
Підписуючи декларацію про вибір лікаря, який надає первинну медичну допомогу, пацієнт (його законний представник) надає згоду на доступ до даних про нього, що містяться в електронній системі охорони здоров’я, такому лікарю, а також іншим лікарям за його направленням у межах, необхідних для надання медичних послуг такими лікарями.
Впровадження електронної системи дасть можливість пацієнтам швидко отримати свою медичну інформацію, а лікарям – правильно ставити діагноз з урахуванням цілісної картини здоров’я пацієнта. Система замінить паперові медичні карти і довідки, лікарі будуть виписувати електронні рецепти, які неможливо підробити.
В Україні система складатиметься з центрального компонента, що відповідатиме за централізоване зберігання та обробку інформації, та медичних інформаційних систем (МІС).
Медичні заклади зможуть обирати будь-яку медичну інформаційну систему з-поміж тих, які пройшли перевірку і підключилися до центрального компонента електронної системи. При цьому комерційні МІС гарантовано надають базовий пакет електронних сервісів.
Порядок функціонування електронної системи охорони здоров’я затверджений Кабінетом Міністрів України.
Спрощення порядку отримання ліцензії на провадження господарської діяльності з медичної практики
Умови для отримання ліцензії на провадження господарської діяльності з медичної практики встановлені постановою Кабінету Міністрів України "Про затвердження Ліцензійних умов провадження господарської діяльності з медичної практики" від 02.03.2016 року № 285.
Строк прийняття рішення про видачу ліцензії або про відмову в її видачі становить десять робочих днів з дня одержання органом ліцензування заяви про отримання ліцензії.
Щоб отримати ліцензію, потрібно подати ліцензійну справу до МОЗ. Більш детально про порядок ліцензування господарської діяльності з медичної практики див. за посиланням.
Сільська медицина
У 2018 р. уряд запланував здійснити конкретні заходи щодо підвищення рівня медицини на сільських територіях. Для цього Верховна Рада України прийняла Закон "Про підвищення доступності та якості медичного обслуговування у сільській місцевості", спрямований на забезпечення підвищення доступності, ефективності та якості медичного обслуговування у сільській місцевості, до якої цим Законом віднесені території, що знаходяться за межами міст Києва, Севастополя, міст обласного значення.
Підвищення доступності та якості медичного обслуговування у сільській місцевості забезпечується шляхом здійснення заходів з розроблення, затвердження, фінансування, виконання державних цільових програм, спрямованих на охорону, поліпшення, збереження та відновлення здоров’я населення, надання субвенцій з Державного бюджету України місцевим бюджетам для розвитку охорони здоров’я у сільській місцевості, а також належного контролю за цільовим та ефективним використанням коштів, спрямованих на виконання зазначених заходів.
Основними напрямами розвитку охорони здоров’я у сільській місцевості є:
1) наближення якісного медичного обслуговування до населення шляхом сприяння розвитку лікувальних закладів усіх форм власності у сільській місцевості, удосконалення мережі закладів охорони здоров’я, зокрема центрів первинної медичної (медико-санітарної) допомоги, та матеріально-технічної бази таких закладів, створення умов для діяльності лікарів загальної практики - сімейних лікарів та лікарів інших спеціальностей, які надають первинну медичну допомогу та зареєстровані як фізичні особи - підприємці і одержали в установленому законом порядку ліцензію на провадження господарської діяльності з медичної практики, а також уклали договір про медичне обслуговування населення з відповідним розпорядником бюджетних коштів, проведення у сільській місцевості періодичних виїзних прийомів лікарів-спеціалістів;
2) впровадження сучасних технологій з медичного обслуговування у сільській місцевості, зокрема з використанням телемедицини, особливо якщо відстань та час є критичними чинниками для надання медичної допомоги, здійснення належного ресурсного забезпечення впровадження медичного обслуговування з використанням телемедицини (телемедичне консультування, телемедичний консиліум, телеметрія та домашнє телеконсультування);
3) розроблення та реалізація програм з медичного обслуговування у сільській місцевості щодо діагностики, лікування, реабілітації та профілактики захворювань населення, насамперед дітей, вагітних жінок та літніх людей;
4) надання медичних послуг, лікарських засобів та виробів медичного призначення, передбачених програмою державних гарантій медичного обслуговування населення, за рахунок коштів державного бюджету в порядку, визначеному законом;
5) та інші напрями, визначені Законом України "Про підвищення доступності та якості медичного обслуговування у сільській місцевості".