Особливості медичної реформи з січня 2018 року: відмінності між версіями
Немає опису редагування |
Немає опису редагування |
||
| Рядок 77: | Рядок 77: | ||
'''Приватні практики первинної допомоги''' (лікарі-ФОП і приватні заклади) '''можуть укласти договір і розпочати роботу з НСЗУ в будь-який момент''' із часу запуску роботи Служби. | '''Приватні практики первинної допомоги''' (лікарі-ФОП і приватні заклади) '''можуть укласти договір і розпочати роботу з НСЗУ в будь-який момент''' із часу запуску роботи Служби. | ||
== Впровадження електронної системи охорони здоров’я == | == Впровадження електронної системи охорони здоров’я == | ||
Згідно [http://zakon.rada.gov.ua/laws/show/2168-19 | Згідно з [http://zakon.rada.gov.ua/laws/show/2168-19 Законом України "Про державні фінансові гарантії медичного обслуговування населення"] заклад первинної медичної допомоги має обрати медичну інформаційну систему та підключитися до електронної системи охорони здоров’я.<br> | ||
[[Файл:Схема роботи eHealth.jpg|міні|Схема роботи eHealth]] | [[Файл:Схема роботи eHealth.jpg|міні|Схема роботи eHealth]] | ||
Версія за 17:08, 3 листопада 2020
Нормативна база
- Конституція України
- Закон України "Про державні фінансові гарантії надання медичних послуг та лікарських засобів"
- Закон України "Основи законодавства України про охорону здоров'я"
- Закон України "Про підвищення доступності та якості медичного обслуговування у сільській місцевості"
- Закон України "Про внесення змін до деяких законодавчих актів України щодо удосконалення законодавства з питань діяльності закладів охорони здоров’я"
- Постанова Кабінету Міністрів України від 27.12.2017 № 1101 "Про утворення Національної служби охорони здоров’я"
- Постанова Кабінету Міністрів України від 27.12.2017 № 1075 "Про затвердження Методики розрахунку вартості послуги з медичного обслуговування"
- Постанова Кабінету Міністрів України від 17.09.1996 № 1138 "Про затвердження переліку платних послуг, які надаються в державних і комунальних закладах охорони здоров’я та вищих медичних навчальних закладах"
- Постанова Кабінету Міністрів України від 25.04.2018 № 411 "Деякі питання електронної системи охорони здоров’я"
- Розпорядження Кабінету Міністрів України від 30.11.2016 № 1013-р "Про схвалення Концепції реформи фінансування системи охорони здоров’я"
Програма медичних гарантій громадянам України після впровадження реформи
Відповідно до ст. 4 Закону України "Про державні фінансові гарантії медичного обслуговування населення" у межах програми медичних гарантій держава гарантує громадянам, іноземцям, особам без громадянства, які постійно проживають на території України, та особам, яких визнано біженцями або особами, які потребують додаткового захисту, повну оплату за рахунок коштів Державного бюджету України необхідних їм медичних послуг та лікарських засобів, пов’язаних з наданням:
- екстреної медичної допомоги;
- первинної медичної допомоги;
- вторинної (спеціалізованої) медичної допомоги;
- третинної (високоспеціалізованої) медичної допомоги;
- паліативної медичної допомоги;
- медичної реабілітації;
- медичної допомоги дітям до 16 років;
- медичної допомоги у зв’язку з вагітністю та пологами.
Таким чином, 100% безоплатною та гарантованою буде первинна, екстрена та паліативна допомога, а також ведення вагітності і пологи.
До платних медичних послуг, за задумом Міністерства охорони здоров’я, належатимуть насамперед естетична хірургія та стоматологія, за винятком окремих випадків.
У гарантований пакет первинної медичної допомоги увійде така допомога сімейного лікаря, він:
- спостерігає за станом здоров’я пацієнтів за допомогою різних досліджень, діагностує та лікує найбільш поширені хвороби, травми, отруєння, патологічні, фізіологічні (під час вагітності) стани;
- супроводжує пацієнтів із хронічними захворюваннями;
- надає невідкладну допомогу;
- направляє пацієнта для надання йому вторинної (спеціалізованої) або третинної (високоспеціалізованої) меддопомоги;
- проводить профілактику: вакцинацію, огляди та дослідження пацієнтів з груп ризику;
- надає консультації.
Також пацієнти мають право на гематологічні дослідження (загальний аналіз крові з лейкоцитарною формулою), біохімічні й імунохімічні дослідження сироватки крові (глюкоза крові, загальний холестерин, аналізи сечі загальний аналіз сечі), інструментальні методи дослідження (електрокардіограма (ЕКГ) у стані спокою, мікроскопія харкотиння), швидкі тести (швидкі тести на ВІЛ, вірусний гепатит, сифіліс).
Програмою медичних гарантій визначатиметься перелік та обсяг медичних послуг та лікарських засобів, оплата яких гарантується за рахунок коштів Державного бюджету України.
Медичні послуги та лікарські засоби, що не включені до програми медичних гарантій, не підлягатимуть оплаті за рахунок коштів Державного бюджету України, передбачених на реалізацію програми медичних гарантій, але можуть покриватися за рахунок коштів Державного бюджету України, передбачених на реалізацію інших державних програм та заходів, місцевих бюджетів, медичного страхування, юридичних і фізичних осіб та з інших джерел, не заборонених законодавством.
Програма медичних гарантій затверджується Верховною Радою України у складі закону про Державний бюджет України на відповідний рік. Таким чином, парламент щороку схвалюватиме перелік медичних послуг і лікарських засобів, які гарантовані державою та оплачуються за рахунок бюджетних коштів.
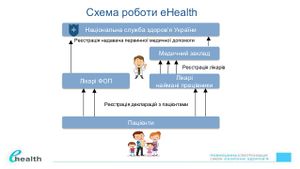
Національна служба здоров’я України: основні функції та повноваження
Згідно Концепції реформи фінансування системи охорони здоров’я, затвердженої розпорядженням Кабміну №1013-р 30 листопада 2016 року, реалізацію державної політики у сфері державних фінансових гарантій медичного обслуговування населення повинен здійснювати новий центральний орган виконавчої влади, Національна служба здоров’я України (НСЗУ), який буде єдиним національним замовником медичних послуг лікарських засобів та укладатиме договори про медичне обслуговування із надавачами медичних послуг (закладами охорони здоров’я усіх форм власності та фізичними особами - підприємцями, які одержали ліцензію на провадження господарської діяльності з медичної практики).
НСЗУ є національним страховиком, який замовлятиме медичні послуги та лікарські засоби за програмою медичних гарантій та оплачуватиме їх за встановленими тарифами.
Основними завданнями НСЗУ є:
- реалізація державної політики у сфері державних фінансових гарантій медичного обслуговування населення за програмою державних гарантій медичного обслуговування населення (програма медичних гарантій);
- виконання функцій замовника медичних послуг та лікарських засобів за програмою медичних гарантій;
- внесення на розгляд Міністра охорони здоров’я пропозицій щодо забезпечення формування державної політики у сфері державних фінансових гарантій медичного обслуговування населення.
НСЗУ для виконання покладених на неї завдань має право:
- залучати в установленому порядку до виконання окремих робіт, участі у вивченні окремих питань вчених і фахівців, працівників центральних і місцевих органів виконавчої влади, органів місцевого самоврядування, професійних спілок медичних та фармацевтичних працівників, підприємств, установ та організацій (за погодженням з їх керівниками);
- одержувати безоплатно від центральних і місцевих органів виконавчої влади, органів місцевого самоврядування, підприємств, установ, організацій незалежно від форми власності та їх посадових осіб необхідні для виконання покладених на неї завдань інформацію, документи і матеріали, зокрема від органів статистики - статистичні дані;
- скликати наради, утворювати комісії та робочі групи, проводити наукові конференції, семінари з питань, що належать до її компетенції;
- користуватися відповідними інформаційними базами даних державних органів, державною системою урядового зв’язку та іншими технічними засобами в установленому законодавством порядку.
Служба не буде володіти бюджетними коштами, вона лише контролюватиме оплати, які здійснюватиме казначейство лікарням чи лікарям за надані послуги. Також через неї з 2019 року планується здійснення закупівель ліків з Національного переліку основних лікарських засобів, які наразі відбуваються за посередництва міжнародних організацій.
Автономізація медзакладів
Впровадження медичної реформи в Україні передбачає зміну юридичного статусу закладів охорони здоров’я. Так, протягом першого півріччя 2018 року заклади первинної медичної допомоги мають пройти реорганізацію з бюджетних установ на комунальні некомерційні підприємства.
Реорганізація є необхідною умовою, оскільки тільки медичні заклади у статусі комунальних некомерційних підприємств зможуть укласти договори з НСЗУ та отримувати пряме фінансування за надані медичні послуги з Державного бюджету.
Відповідно до Закону України «Про внесення змін до деяких законодавчих актів України щодо удосконалення законодавства з питань діяльності закладів охорони здоров’я» № 2002-VІІІ від 06.04.2017 року договори про медичне обслуговування укладаються у межах бюджетних коштів, передбачених на охорону здоров’я на відповідний бюджетний період, на підставі вартості та обсягу послуг з медичного обслуговування, замовником яких є держава або органи місцевого самоврядування.
Вартість послуги з медичного обслуговування розраховується з урахуванням структури витрат, необхідних для надання такої послуги відповідно до галузевих стандартів у сфері охорони здоров’я. Методика розрахунку вартості послуги з медичного обслуговування, перелік платних послуг з медичного обслуговування затверджуються Кабінетом Міністрів України.
Заклади, які не автономізуються та не укладуть договори з НСЗУ, будуть до кінця 2018 р. фінансуватися за рахунок медичної субвенції. Відповідно, заробітні плати лікарів будуть прив’язані до тарифної сітки.
Медичні заклади зможуть приєднуватися до реформи тільки групами – тобто одразу весь район, місто або ОТГ. Це зумовлено тим, що субвенція виплачується на бюджет і відповідно не може бути скасована повністю для цього бюджету, а не окремого закладу.
Під час автономізації майно передається закладам на правах оперативного управління. Розпоряджається майном закладу його власник — територіальна громада через уповноважені органи. Керівник медзакладу може розпоряджатися майном у межах, які визначатимуться статутом цього закладу.
Приватні практики первинної допомоги (лікарі-ФОП і приватні заклади) можуть укласти договір і розпочати роботу з НСЗУ в будь-який момент із часу запуску роботи Служби.
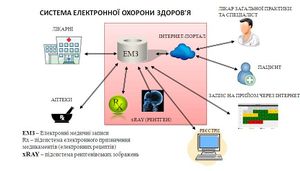
Впровадження електронної системи охорони здоров’я
Згідно з Законом України "Про державні фінансові гарантії медичного обслуговування населення" заклад первинної медичної допомоги має обрати медичну інформаційну систему та підключитися до електронної системи охорони здоров’я.
У перспективі уся медична документація буде електронною, а записатися на візит до лікаря можна буде онлайн. Також завдяки електронної системи охорони здоров’я пацієнти зможуть відслідковувати наявність у конкретних лікарнях безкоштовних ліків.
Передбачається, що підписуючи декларацію про вибір лікаря, який надає первинну медичну допомогу, пацієнт (його законний представник) надає згоду на доступ до даних про нього, що містяться в електронній системі охорони здоров’я, такому лікарю, а також іншим лікарям за його направленням у межах, необхідних для надання медичних послуг такими лікарями.
Впровадження електронної системи дасть можливість пацієнтам швидко отримати свою медичну інформацію, а лікарям – правильно ставити діагноз з урахуванням цілісної картини здоров’я пацієнта. Система замінить паперові медичні карти і довідки, лікарі будуть виписувати електронні рецепти, які неможливо підробити.
В Україні система складатиметься з центрального компонента, що відповідатиме за централізоване зберігання та обробку інформації, та медичних інформаційних систем (МІС).
Медичні заклади зможуть обирати будь-яку медичну інформаційну систему з-поміж тих, які пройшли перевірку і підключилися до центрального компонента електронної системи. При цьому комерційні МІС гарантовано надають базовий пакет електронних сервісів.
Порядок функціонування електронної системи охорони здоров’я затверджений Кабінетом Міністрів України.
Спрощення порядку отримання ліцензії на провадження господарської діяльності з медичної практики
Для лікарів, що вирішать стати фізичною особою підприємцем (ФОП), буде спрощене ліцензування – буде простіше відкрити приватну практику. Тепер для отримання ліцензії на власну медичну практику у сімейній медицині або педіатрії на процедуру в МОЗ потрібно буде витратити не 30, а всього 7 днів. Це перший крок, і найближчим часом ця процедура буде ще більше спрощена.
Сама ліцензія потрібна для того, щоб укласти договір з Національною службою здоров’я та отримувати проплати за пацієнтів. Але, щоб НСЗУ уклала договір, приватнику потрібно буде мати приміщення, обладнання, щоб людина, яка до нього звертається, мала певний рівень сервісу.
Щоб отримати ліцензію, потрібно подати ліцензійну справу до МОЗ. Розроблено мінімальний перелік документів, головним з яких буде документ про освіту.
Сільська медицина
У 2018 р. уряд запланував здійснити конкретні заходи щодо підвищення рівня медицини на сільських територіях. Для цього Верховна Рада України прийняла Закон "Про підвищення доступності та якості медичного обслуговування у сільській місцевості". Він передбачає додаткове фінансування сільської медицини, створення ефективної системи мотивації лікарів, впровадження практики телемедицини тощо.
Окремо розглядається питання для лікарів в сільській місцевості. Якщо громада вибере певного медпрацівника, він гарантовано отримає амбулаторію та виплати за кожного жителя. Також, аби стимулювати лікарів їхати до селищ, місцеві органи влади матимуть заохочувати медиків, наприклад, надавати їм житло, забезпечувати амбулаторію всім необхідним. Не зрозумілим залишається питання, як бути селищам, де проживає мало мешканців, чи буде один лікар на декілька сіл, або в кожному буде свій, буде зрозумілим з часом.
Зараз, за ініціативою Президента, зареєстровано законопроект про сільську медицину. Кабмінівський пакет законопроектів щодо державних фінансових гарантій стосується фінансової доступності медичної допомоги. Держава фактично гарантує, що в рамках гарантованого пакету медичних послуг купить медичну послугу там, куди звернеться пацієнт. Право вибору пацієнта тут ключове, бо за кабмінівською концепцією «гроші ходитимуть за пацієнтом», а заклади конкуруватимуть за пацієнта. Це дієва модель у містах, тоді як у сільській місцевості з доступністю до медичної допомоги є величезні проблеми. Навіть за фінансової гарантії від держави купити послугу для громадянина у сільській місцевості буде неможливо. Тому президентський законопроект стосується саме фізичної доступності медичної допомоги. Тобто повинен профінансувати реорганізацію існуючої мережі, аби пацієнт мав куди звернутись за якісною медичною допомогою. Для цих цілей у бюджеті заплановано 4 млрд грн на наступний рік. Це дуже потужний фінансовий стимул для ОМС реорганізувати застарілу медичну інфраструктуру, але потрібно зрозуміти, що ухвалення цього законопроекту без ухвалення кабмінівських законопроектів, не принесе очікуваних результатів.